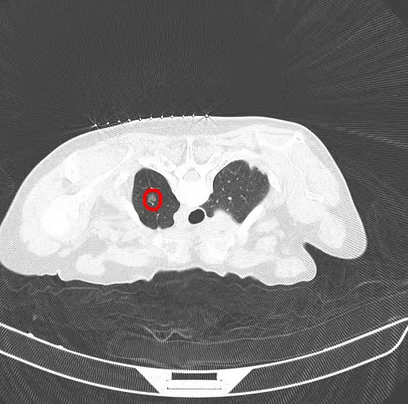
半年前,76歲的楊老太太因卵巢漿液性囊腺瘤(卵巢最常見良性腫瘤)接受手術,術前檢查時意外發現雙肺多發結節,主病灶在左肺上葉,8×6mm純磨玻璃樣。我院胸外科副主任醫師李薈蘋告訴她,這類結節可能是良性增生,也可能是極早期肺癌的“前身”,需要定期隨訪。
懷著忐忑的心情楊老太太半年后隨訪,結節雖未增大或變實,但她卻陷入了兩難糾結:
既怕繼續隨訪結節“失控”:萬一結節長大或惡化怎么辦?
又怕手術風險:已經經歷了卵巢手術,自己身體能否承受全身麻醉的肺葉切除術?
其實
這樣的焦慮是許多
肺結節患者的真實寫照
別慌,在臨床中
還有一種微創技術提供了
除外科手術之外的治療選擇
這就是肺結節消融技術
這是一種在CT等影像引導下進行的超微創治療。醫生通過一根1-2mm的消融針將熱能(微波、射頻、激光)或冷凍技術(液氮)直接作用于結節處使其壞死,很大程度減少了對周圍健康肺組織的影響。
肺結節消融術有哪些優勢?
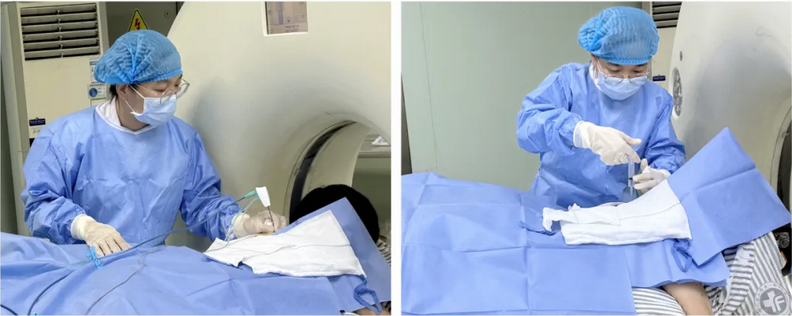
1.超微創創傷:皮膚僅留穿刺孔,避免了肋骨撐開或大范圍組織損傷。僅需局部麻醉即可完成,避免全身麻醉。
2.不影響生活:術后第二天即可下床,2-3天可出院,3-5天恢復日常活動。
3.保護肺功能:精準靶向病灶,對正常的肺組織損傷極<5%,尤其適合多發結節或肺功能較差的患者。
4.可重復治療:若其他結節有后續進展,可再次消融,避免多次手術導致的肺組織累損傷。
哪些患者適合肺結節消融技術?
當然,并非所有肺結節都需要消融,臨床建議以下人群優先考慮:
1.心肺、腦功能差或高齡不能耐受手術切除者。
2.因內心恐懼、重度焦慮,經心理疏導無法緩解,拒絕手術者。
3.多發性肺結節患者,可先消融主病灶,其它可根據發展情況再選擇。
4.重度胸膜黏連或胸膜腔閉鎖者。
5.各種原因導致一側肺缺失者。楊老太太正好符合前3條,經過李薈蘋詳細耐心地溝通,楊老太太選擇了肺結節消融術。手術全程在局麻下進行,幾乎無痛感,術后第二天楊老太太就下床活動,第三天便順利出院。
“過度治療”與“任由不管”都不可取
建議遵循以下原則:
1、時間檢驗原則。
發現結節后,3-6個月定期復查CT,對比結節大小、密度變化。有些結節會自行消失或長期穩定,避免不必要的手術。
參考標準:
結節<5mm:每年復查1次。
結節5-8mm:每6-12個月復查。
結節>8mm或形態可疑:縮短至3-6個月復查。
在能把肺結節徹底清除的前提下,優先選擇保肺功能方案。
2、整體評估原則。
結合患者年齡、心肺功能、基礎疾病等綜合判斷。如:80歲的老人,且有基礎疾病,那么隨訪可能比手術治療更合適。
3、心理舒適原則。
尊重患者主觀意愿,或焦慮已影響生活質量,在充分評估后,治療需兼顧患者心理需求及承受能力。
4、二次確認原則。
在重大治療前,尋求多位專家意見,降低決策風險。
給肺結節患者的建議
1、肺結節很常見,大部分都是良性的,即使是惡性的,早期發現也可以治愈。
2、保存好既往所有的胸部CT,就診時需攜帶,記錄好結節觀察時間線。
3、遵醫囑進行規范隨訪,最好固定醫院檢查,確保影像資料的完整性。
4、警惕這些危險信號:結節明顯增大(每年增長>2mm),實性成分增加,出現分葉、毛刺等特征,伴隨咳嗽、咯血等癥狀,要及時就醫。
5、健康生活方式很重要:戒煙并遠離二手煙,避免空氣污染嚴重時外出,適量運動增強免疫力,保持良好心態。